体外受精とは
about体外受精は、精子と卵子を体外で受精させた後、培養された胚(受精卵)を子宮に戻し、妊娠の成立を目指す治療法です。この治療には2種類の媒精方法があり、1つは精液を処理して質の良い精子を選別し、その精子を卵子に振りかける形で媒精させる「体外受精(IVF)」です。もう1つは、優れた精子を1本選び、顕微鏡を使って直接卵子に注入する「顕微授精(ICSI)」です。どちらも精子と卵子を体外で受精させるため、総称して体外受精と呼ばれています。
体外受精(IVF)と顕微授精(ICSI)の違い
| 体外受精 | 顕微授精 | |
|---|---|---|
| メリット |
|
|
| デメリット |
|
|
採卵までの流れ
flow-
月経前
- 管理計画書作成(保険の場合のみ)
- 必要項目採血
- 採卵同意書お渡し
-
月経 1〜3日目
-
採卵の同意書確認後
ホルモン採血 + 経膣超音波検査→ 卵巣の状況に応じた内服薬、注射薬を処方します。
※注射は基本的にはご自身で行います。ペン型またはアンプル型があります。
※こちらにアンプルの指導動画がありますので事前にご覧ください。
※自己注射指導には30分〜1時間ほどお時間がかかりますので、初回月経中のご来院はお時間に余裕を持ってご来院ください。
-
-
月経 8〜10日目
-
ホルモン採血 + 経膣超音波検査
→ 卵胞の大きに応じた内服薬、注射薬を処方します。
※採血は予約時間の30分前までにお願いします。
-
-
月経 10〜12日目
-
ホルモン採血 + 経膣超音波検査
→ 卵胞の大きに応じて採卵日を決めていきます。
卵胞の大きさによってもう一度ご来院いただく場合もあります。
-
-
採卵当日
- 採卵は静脈麻酔または局所麻酔で行います。採卵自体は15〜25分程度です。
- 採卵後、2時間程度経過をみて医師と受精方法等の方針を決めます。
-
受精確認
- 翌日に暫定的な受精結果をメールでお送りしご報告いたします。
-
結果説明
- 採卵から7日目以降にご来院いただき、ご報告いたします。
- 採卵した周期は、通常胚は全て凍結し、次周期以降に移植を行います。
- これはあくまでもモデルケースです。個々によって通院回数、通院目的は変わります。
胚の成長
-
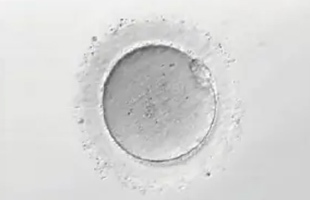
採卵当日
-
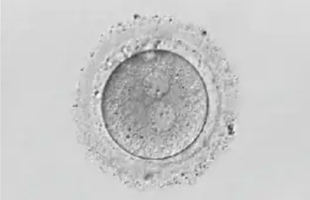
1日目
前核期胚
-
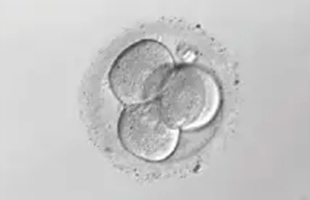
2日目
4細胞(初期胚)
-
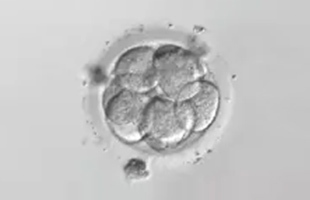
3日目
8細胞(初期胚)
-
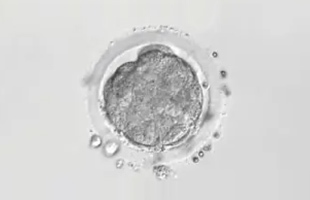
4日目
桑実胚
-
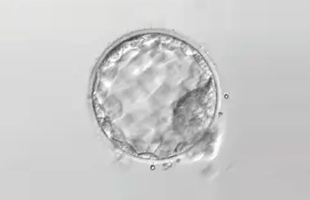
5日目
胚盤胞
-

6日目
孵化(ハッチング)
-

6〜7日目
胚は2日目には4細胞、3日目には8細胞とどんどん細胞数を増やしていき、4日目には細胞同士がくっつきます。5日目には内側が赤ちゃんになる部分、外側が胎盤になる部分から形成される胚盤胞になります。胚凍結は通常3日目と5日目に行われます。
採卵当日
採卵当日は、良好精子の選別、体外受精または顕微授精を行います。
成熟卵
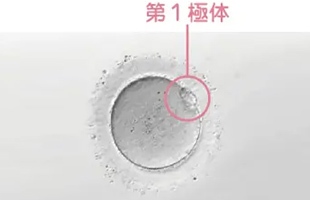
前 II 期卵
未受精卵
-
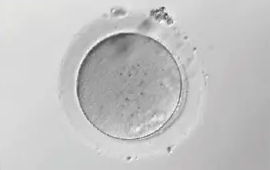
前 I 期卵
-
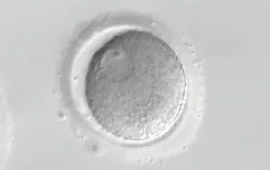
GV期
第1極体がでた卵を成熟卵といい、通常の体外受精・顕微授精に使用することができます。それ以外のMⅠ、GV期の卵を未成熟卵といい、体外受精・顕微授精には使用できません。
受精確認
受精の確認を行います。
-
正常受精
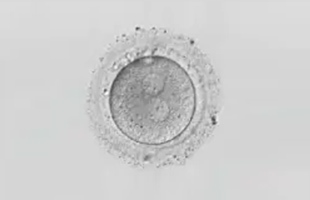
2PN胚
-
未受精

未受精卵
-
異常受精
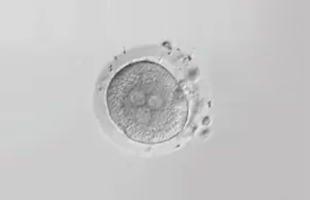
3PN胚など
採卵の翌日に受精確認を行います。このときに、卵子と精子からの前核(PN)が2つ確認できたものを正常受精といい、前核が確認できないものを未受精卵といいます。また、前核は確認できたものの、2つ以外のものを異常受精といい、通常これらの胚を移植に用いることはありません。
胚移植までの流れ
flow-
月経前
-
管理計画書作成(保険の場合のみ)(管理計画書は採卵の際に作成していれば不要)
- 必要項目採血
- 移植同意書お渡し
-
-
月経 2〜4日目
-
移植の同意書確認後
ホルモン採血 + 経膣超音波検査→ 子宮、卵巣の状況を確認します。
ホルモン補充または自然周期かを決定し必要時処方します。
- ホルモン補充周期
ホルモン剤を用いて内膜を厚くする方法。
排卵が抑えられ胚移植日をコントロールできますが、ホルモン補充を妊娠10週程度まで続ける必要があります。 - 自然周期
排卵させて排卵日から3日後または5日後に移植を行います。排卵日を正確に確定させる必要があるため通院回数が多いですが、妊娠後のホルモン補充は短期間になります。
※採血は予約時間の30分前までにお願いします。
-
-
月経 12日目ごろ
-
ホルモン採血 + 経膣超音波検査
→ 子宮内膜の厚み、卵巣の状況を確認の上、移植日を決定します。
-
-
移植前必要な方
- 医師と相談して必要な方のみSEET液注入、あるいは PFC-FD 注入を行います。
※共に事前準備が必要。
-
移植当日
- 移植は通常の内診のような形で、採卵室で行います。
おひとりあたり15分程度で実施します。移植終了後15分程度回復室で安静にお過ごしいただき、その後着替えて会計です。
- 移植は通常の内診のような形で、採卵室で行います。
-
妊娠判定
- 着床しているか否かを採血で調べます。



